Uz laboratoriju pārbaudīt sava ķermeņa lielāko laboratoriju – aknas

Intervija ar Andri Baumani
Ģimenes ārsts
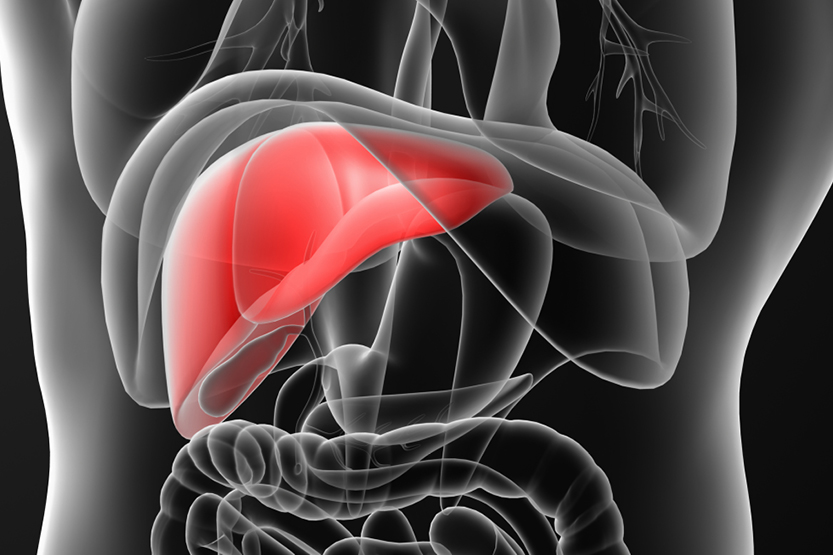
Svarīgi! Īsi par aknām
Ar aknu palīdzību tiek regulēts dažādu vielu daudzums asinīs. Organismam svešas vielas ir arī medikamenti, tādēļ pēc uzsūkšanās tie nonāk aknās, kur dažādās ķīmiskajās reakcijās pārveidojas, lai varētu izvadīties no organisma. Medikamentu pārveidošana citos savienojumos ir papildus slodze aknām, tādēļ pirms katra medikamenta lietošanas nepieciešams konsultēties ar ārstu, lai nenodarītu kaitējumu veselībai. (www.iaptieka.lv)
Īsā vārdnīciņa
- Taukainās aknu slimības jeb aknu steatozes gadījumā aknās izgulsnējas tauki.
- Nealkohola taukainā aknu slimība=taukainā hepatoze=steatoze=nealkohola steatohepatīts.
- Alkohola taukainā aknu slimība=alkohola taukainā hepatoze=alkohola hepatīts.
Vai cukura diabēta pacientiem aknu bojājumi ir konstatējami biežāk nekā cilvēkiem bez diabēta?
Andris Baumanis: No 2000 manā ārsta praksē reģistrētajiem pacientiem, apmēram 60 ir pacienti ar cukura diabētu. No tiem apmēram 50 ir 2. tipa cukura diabēta pacienti.
Nealkohola taukainā aknu hepatoze visticamāk būtu atrodama gandrīz visiem pacientiem ar 2. tipa cukura diabētu, tāpat kā to atradīs 36% praktiski veselu jauniešu līdz 16 gadu vecumam, kuriem ir ievērojami paaugstināts ķermeņa svars.
Lai izvairītos no aknu taukainās hepatozes, svarīgi ir:
- kontrolēt/kompensēt cukura diabētu;
- saglabāt normālu ķermeņa svaru;
- būt fiziski aktīvam.
Vai aknu slimībām ir kādas pazīmes?
Andris Baumanis: Atšķirībā no diabētiskās polineiropātijas, diabētiskās retinopātijas, diabētiskās nefropātijas, aknu saslimšanas, konkrēti – taukainās hepatozes gadījumā – var nebūt un lielākoties nav nekādu sūdzību. Pašsajūtas traucējumi un komplikāciju risks ir tad, kad aknu taukainā hepatoze progresē – pāriet uz steatohepatītu, tālāk uz aknu cirozi un pēc tam – uz aknu onkoloģisko slimību attīstību.
Skumjā statistika
20–37% slimnieku taukainā hepatoze progresē un veidojas fibroze (saistaudu savairošanās, kas nav funkcionējošas aknu šūnas). 20% šo pacientu 20 gadu laikā attīstās aknu ciroze ar aknu šūnu nepietiekamību. Dažiem pacientiem aknu ciroze mēdz attīstīties ātrāk – desmit gados. 30–40% pacientu fibrozi konstatē jau aknu slimības diagnostikas laikā.
60–80% gadījumu taukainās hepatozes iznākums ir aknu vēzis.
Aknu nepietiekamības gadījumā aknās ražotais bilirubīns (dzelteni sārts pigments, kas tiek ražots no eritrocītiem (sarkanajiem asins ķermenīšiem)) nokļūst asinīs un audos, tādēļ slimnieka āda, gļotādas un acu āboli kļūst dzeltenīgi. Tā kā uzkrājas šķidrums – palielinās vēdera apmērs. (www.veselasaknas.lv)
Kādas pārbaudes veic aknu bojājumu diagnostikai?
Andris Baumanis: Aknu taukainajai hepatozei nav nekādu pazīmju, tāpēc arī īpašas pārbaudes aknu slimību diagnostikai netiek veiktas. Aknu rādītāju noteikšana cukura diabēta pacientiem nav iekļauti skrīningizmeklējumos jeb – tādos izmeklējumos, kuri būtu obligāti jāveic pacientam bez sūdzībām.
Aknu taukaino hepatozi 100% var pierādīt tikai ar aknu punkciju, kas ir nepatīkama pacientam, dārga veselības aprūpes sistēmai vai pacientam un var izraisīt komplikācijas, tāpēc to veic tikai smagāku aknu bojājumu un neskaidros gadījumos. Cukura diabēta pacientiem biežāk veic ultrasonogrāfiju – tā ir lēta, vienkārša metode. Tomēr arī šo izmeklējumu parasti veic citiem mērķiem, ja pacientam ir kādas veselības problēmas, ne tieši aknu pārbaudei.
Vai alkoholiskā un nealkoholiskā aknu saslimšana ir dažādas?
Andris Baumanis: Atšķiras tikai cēlonis, bet izmaiņas aknu šūnās ir līdzīgas.
Cik ilgā laikā aknu taukainā hepatoze, kas ir ļoti izplatīta, varētu progresēt līdz smagākiem aknu bojājumiem (piemēram, fibrozei, cirozei, vēzim)?
Andris Baumanis: Tas būs saistīts ar cukura diabēta kontroli, svara pieaugumu, pacienta fizisko aktivitāti un diētu.
Kā ārstē aknu taukaino hepatozi?
Andris Baumanis: Specifiskas ārstēšanas nav. Ārstēšana saistīta arī jau minēto risku novēršanu, tāpēc cukura diabēta pacientiem:
- jāuzsāk veselīgas, sabalansētas diētas ievērošana;
- jābūt fiziski aktīvam;
- jāsamazina liekais ķermeņa svars;
- maksimāli jāizslēdz tādu medikamentu lietošanu, kas nav absolūti nepieciešami;
- jāpārtrauc alkohola lietošanu.
Ja kardiologi saka, ka sirds un asinsvadu slimību riska mazināšanai alkohols ir ieteicams mērenās devās, piemēram, līdz 125 ml vīna dienā, tad situācijā, kad pacientam jau ir aknu taukainā hepatoze, arī mazas alkohola devas nav vēlamas, jo tas paātrina aknu saslimšanas progresēšanu.
Nav pierādījumu, ka t. s. hepatoprotektori uzlabotu aknu funkciju ilgtermiņā un kavētu aknu bojājuma progresēšanu. Hepatologi iesaka nepaļauties, ka lietojot hepatoprotektorus vienmēr būs pozitīvs efekts, ja nemaina dzīvesveidu un ēšanas paradumus. Un šajā gadījumā nepietiks, ja degvīnu aizstās ar vīnu vai alu.
Kādi medikamenti varētu izraisīt lielāku aknu slimības progresēšanas risku?
Andris Baumanis: Lielākās daļas medikamentu metabolisms notiek caur aknām, daļēji tikai caur nierēm. Aknu darbību ietekmē jebkuri, tai skaitā arī jaunākie medikamenti, ko izmanto cukura diabēta ārstēšanā. Jaunākās zāles cukura diabēta ārstēšanā tiek izmantotas tikai 1–3 gadus. Cukura diabēta ārstēšanā nesen ieviestie medikamenti vēl nav pārbaudīti ilgstošā praksē, ietekme uz aknu funkciju ilgākā laikā nav noteikta, jo šie medikamenti ārstu rīcībā vēl nav tik ilgu laiku. Par šo zāļu ilgtermiņa ietekmi un ilgtermiņa blakusparādībām varēs izdarīt secinājumus, kad paies 5–10 gadi, jo aknu funkcijas izmaiņas nenotiek uzreiz.
Nekaitīgu zāļu nav. Arī uztura bagātinātāji ir ķīmiskas substances. Arī tie medikamenti, kas reģistrēti aknu ārstēšanai (hepatoprotektori), var pasliktināt aknu funkcionālo stāvokli.
Tā būs tikai vēl viena papildu tabletīte blakus citām pārējām, tāpēc arī par šo medikamentu lietošanu ir jākonsultējas ar ārstu, tāpat kā par jebkuru citu medikamentu un uztura bagātinātāju lietošanu. Vēl viens būtisks riska faktors ir polifarmācija – daudzu medikamentu vienlaicīga lietošana. Eiropā pēc 60 gadu vecuma vidēji cilvēks lieto 3,5–6,5 recepšu medikamentus, bet šie medikamenti savstarpēji mijiedarbojas un par šo mijiedarbību trūkst klīnisko pētījumu datu. Šodien pacients atnes ģimenes ārstam kaudzīti ar receptēm pēc tam, kad apstaigājis vairākus ārstus – neirologu, kardiologu, vēl citus un jautā, ko ar to visu darīt?
Kādus aknu rādītājus vajadzētu pārbaudīt laboratorijā, ja cukura diabēta pacients ne par ko nesūdzas, simptomu nav, ir 2. tipa diabēts, liekais svars…
Andris Baumanis: Obligāti vajadzētu noteikt ALAT rādītāju asinīs. Ja ārsts uzskata par nepieciešamu, tad nosaka ASAT un GGT rādītājus asinīs.
Vai Latvijā tā ir pieejama hepatologa konsultācija un kādos gadījumos tā nepieciešama?
Andris Baumanis: Jā, Latvijā ir hepatologi, kaut arī to nav daudz. Kad aknu rādītāji ir ļoti augsti un ir pārbaudīts, ka konkrētā hepatīta forma nav saistīta ne ar B, ne C hepatītu, kad rādītājiem ir tendence paaugstināties un parādās sūdzības no pacientu puses, tad ģimenes ārsts nosūta pacientu pie hepatologa, bet obligāti jau izmeklētu, ar asins analīzēm un ultrasonogrāfijas datiem. Vēl arī hepatologa konsultācija būtu nepieciešama, ja pacients ievēro diētu, palielina fiziskās aktivitātes, bet aknu rādītāji neuzlabojas. Tad viennozīmīgi nepieciešams hepatologs.
Intervētāja secinājumi
Aknu funkcijas būtiski ietekmē cilvēka dzīvesveids, jo aknu veselību pasliktina neveselīgs uzturs, mazkustīgums, liekais ķermeņa svars, medikamentu lietošana bez absolūtas nepieciešamības un alkohola lietošana.
Labā ziņa! Aknu veselību var kontrolēt, reizi gadā nosakot laboratorijā ALAT rādītāju asinīs. Ja ārsts uzskata par nepieciešamu, tad nosaka arī ASAT un GGT rādītājus asinīs.